LESIÓN DE ASTRÁGALO: DETECCIÓN, CAUSAS Y TRATAMIENTOS EFECTIVOS EN FISIOMÁS
Fisioterapia u osteopatía. Eterno debate.
Las lesiones de astrágalo son un desafío común en la práctica de la fisioterapia, y en FisioMás, ubicada en Oleiros, estamos dedicados a brindar un tratamiento efectivo para estas lesiones. Hoy exploraremos qué son, cómo se manifiestan y las opciones de tratamiento disponibles.
¿Qué es una Lesión de Astrágalo?
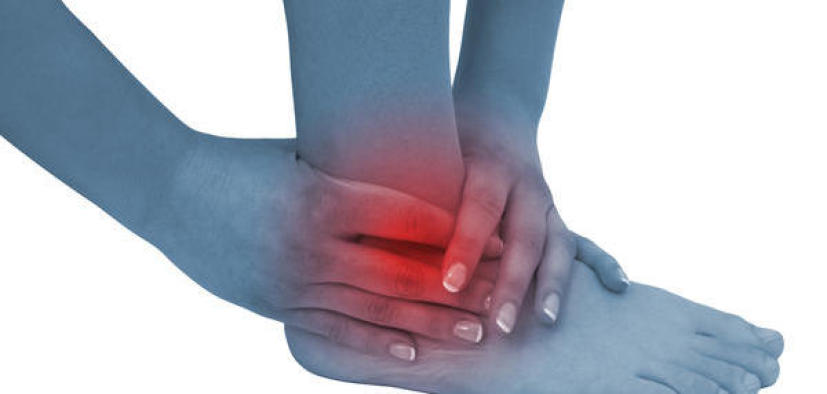
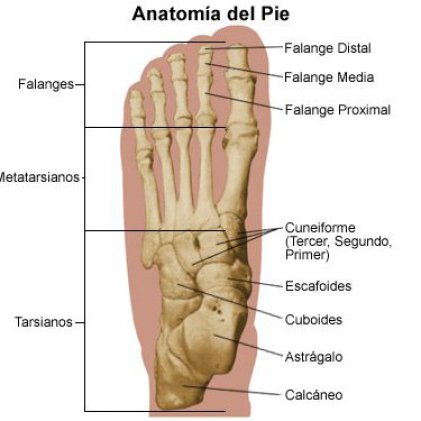
El astrágalo, un hueso clave en la estructura del tarso, juega un papel crucial en el movimiento y la estabilidad del pie. Una lesión en esta área puede incluir dolor agudo, hinchazón y problemas para caminar, y es frecuentemente causada por torceduras, impactos o sobrecargas.
Lesiones Comunes del Astrágalo
- Esguinces de Tobillo: Afectan los ligamentos alrededor del astrágalo.
- Fracturas del Astrágalo: Varían en gravedad y requieren atención inmediata.
- Tendinitis del Tendón de Aquiles: Limita la movilidad y causa dolor.
- Síndrome del Túnel Tarsiano: Provoca dolor y entumecimiento en el pie.
Síntomas de Alerta
- Dolor intenso al caminar.
- Inflamación y moretones alrededor del tobillo.
- Dificultad para mover el pie y pérdida de estabilidad.
Causas Comunes
- Movimientos bruscos o torceduras.
- Impactos directos o sobrecarga repetitiva.
- Calzado inadecuado o factores anatómicos del pie.
Tratamientos en FisioMás: Ofrecemos un enfoque integral para tratar lesiones de astrágalo.
- Reposo y Elevación: Para reducir la inflamación.
- Terapia Física: Programas de rehabilitación personalizados.
- Compresión y Aplicación de Hielo: Alivio del dolor y la hinchazón.
- Medicación: Antiinflamatorios para controlar el dolor.
- Cirugía: En casos de fracturas severas.
- Entrenamiento Biomecánico y Adaptaciones en el Calzado: Para prevenir futuras lesiones.
Recuperación y Rehabilitación
La duración de la recuperación depende de la gravedad de la lesión. En FisioMás, proporcionamos un seguimiento cuidadoso y un plan de tratamiento personalizado para asegurar una recuperación óptima.
Explorar las diferentes metodologías para el cuidado y recuperación del cuerpo es un paso esencial en nuestro bienestar. Entender las diferencias entre la fisioterapia y la osteopatía es crucial para elegir el tratamiento más adecuado para aliviar nuestros dolores y malestares.
CLÍNICA FISIOMÁS: TU ESPACIO DE SALUD EN CORUÑA
En Fisiomás, ubicados en Coruña, Oleiros, Santa Cruz y Mera, nos dedicamos al bienestar de nuestros pacientes. Ofrecemos tratamientos avanzados de fisioterapia y osteopatía, adaptándonos a tus necesidades para una recuperación efectiva y una mejor calidad de vida.
Te invitamos a descubrir la excelencia y profesionalidad de Fisiomás. Nuestro equipo está preparado para asistirte en la recuperación de lesiones y el mejoramiento de tu bienestar. Reserva tu cita y prioriza tu salud con nosotros.
"¡ADIÓS DOLOR! DESCUBRE EN CORUÑA EL MÉTODO REVOLUCIONARIO QUE ESTÁ CAMBIANDO LAS REGLAS DE LA FISIOTERAPIA Y OSTEOPATÍA"
Fisioterapia u osteopatía. Eterno debate.
FISIOTERAPIA Y OSTEOPATÍA: ¿CUÁL ES EL MEJOR TRATAMIENTO PARA TU DOLOR?
Explorar las diferentes metodologías para el cuidado y recuperación del cuerpo es un paso esencial en nuestro bienestar. Entender las diferencias entre la fisioterapia y la osteopatía es crucial para elegir el tratamiento más adecuado para aliviar nuestros dolores y malestares.
FISIOTERAPIA Y OSTEOPATÍA: ¿QUÉ SON Y QUÉ TRATA CADA ESPECIALIDAD?
La fisioterapia y la osteopatía, aunque similares en su enfoque manual, presentan distintas técnicas y objetivos terapéuticos.
La fisioterapia es una ciencia de la salud que previene, diagnostica y trata una variedad de problemas físicos. Se utilizan técnicas manuales, ejercicios y terapias para tratar desafíos musculoesqueléticos, neurológicos y cardiovasculares, con el fin de mejorar la movilidad y aliviar el dolor.
La osteopatía, como medicina alternativa, se enfoca en la interrelación de la estructura corporal y su función, utilizando manipulaciones y estiramientos para tratar distintas afecciones, destacando la importancia de la integración de los sistemas musculoesquelético, nervioso y circulatorio.
DIFERENCIAS CLAVE ENTRE FISIOTERAPIA Y OSTEOPATÍA
La fisioterapia se basa en la evidencia científica, apuntando a la rehabilitación y alivio del dolor con técnicas probadas. La osteopatía abraza una visión holística de la salud, considerando la interconexión de todos los sistemas corporales.
Los fisioterapeutas son expertos en una variedad de condiciones, desde lesiones deportivas hasta problemas neurológicos y respiratorios. Los osteópatas se enfocan en problemas musculoesqueléticos y la armonía estructural del cuerpo.
¿CUÁNDO ACUDIR AL FISIOTERAPEUTA?
Se recomienda visitar un fisioterapeuta para dolores crónicos, lesiones deportivas, recuperación postquirúrgica ortopédica, condiciones neurológicas y respiratorias. La frecuencia dependerá del caso específico y del plan terapéutico personalizado.
La falta de fisioterapia necesaria puede conducir a una recuperación más lenta, incremento del dolor y discapacidad, así como a complicaciones adicionales.
CLÍNICA FISIOMÁS: TU ESPACIO DE SALUD EN CORUÑA
En Fisiomás, ubicados en Coruña, Oleiros, Santa Cruz y Mera, nos dedicamos al bienestar de nuestros pacientes. Ofrecemos tratamientos avanzados de fisioterapia y osteopatía, adaptándonos a tus necesidades para una recuperación efectiva y una mejor calidad de vida.
Te invitamos a descubrir la excelencia y profesionalidad de Fisiomás. Nuestro equipo está preparado para asistirte en la recuperación de lesiones y el mejoramiento de tu bienestar. Reserva tu cita y prioriza tu salud con nosotros.
CÓMO MANTENER UNA BUENA POSTURA CORPORAL: LA IMPORTANCIA DE LOS EJERCICIOS Y LA FISIOTERAPIA
Experiencia. Confianza. Pericia.
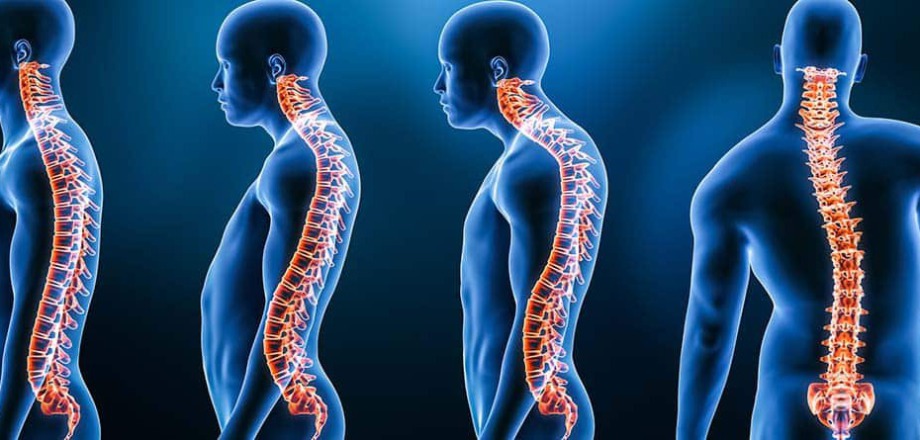
En la sociedad actual, es cada vez más común que las personas experimenten problemas de postura corporal debido a las prolongadas horas que pasan en posiciones incorrectas. Lamentablemente, estos malos hábitos pueden desencadenar dolores de espalda y problemas musculares. Es de vital importancia prestar atención y cuidar nuestra postura corporal para garantizar un funcionamiento óptimo de nuestro cuerpo y prevenir lesiones.
IMPORTANCIA DE UNA POSTURA CORPORAL CORRECTA
Una postura corporal adecuada es esencial para mantener nuestra salud y bienestar diario. No solo afecta nuestra apariencia física, sino que también puede tener un impacto significativo en nuestra salud.
¿Qué es una postura corporal correcta? Se refiere a la alineación del cuerpo de manera que las articulaciones y los huesos se encuentren en su posición natural. Los aspectos fundamentales para lograr esto incluyen:
Mantener la espalda recta, evitando encorvarse hacia adelante o hacia los lados.
Relajar los hombros, manteniéndolos hacia atrás en una posición relajada.
Alinear el cuello con la columna vertebral, evitando inclinaciones hacia adelante o hacia atrás.
Distribuir el peso de manera equitativa para evitar una carga excesiva en un lado y mantener el equilibrio.
Contraer ligeramente los músculos abdominales para sostener la parte inferior de la espalda y mantener una postura estable.
Causas de una mala postura corporal
La mala postura es un problema común y puede ser resultado de diversos factores. Entre las principales causas se incluyen el estilo de vida sedentario, que implica pasar largas horas en posiciones incorrectas, lo que ejerce presión y tensión en la columna. El uso excesivo de dispositivos electrónicos, como teléfonos móviles y ordenadores, también contribuye a la mala postura al generar tensión en el cuello y la espalda. Además de estos factores de estilo de vida, diversas condiciones médicas como la escoliosis y la artritis pueden desempeñar un papel importante en la generación de una mala postura corporal.
Cómo afecta a nuestra salud la postura corporal
Una mala postura corporal puede tener un impacto significativo en nuestra salud. La tensión excesiva en la espalda, el cuello, los hombros y otras áreas puede resultar en molestias crónicas que limitan la calidad de vida. Además, una postura incorrecta también puede desencadenar desequilibrios musculares que pueden llevar a debilidad y rigidez muscular, afectando incluso la función respiratoria y dificultando una respiración eficiente. Los efectos negativos no se limitan únicamente al aspecto físico, sino que pueden influir en nuestro estado de ánimo y autoconfianza, ya que una postura encorvada puede hacernos sentir menos seguros.
BENEFICIOS DE MANTENER UNA BUENA POSTURA CORPORAL
Mantener una buena postura corporal es fundamental por diversas razones:
Salud de la columna vertebral: Una columna vertebral alineada correctamente reduce la presión sobre los discos intervertebrales, previniendo problemas como hernias discales, deformidades y dolores de espalda.
Mejora la respiración: Permite una mejor expansión de los pulmones y facilita una respiración profunda y eficiente.
Previene lesiones: Una correcta alineación del cuerpo distribuye el peso y reduce la tensión en las articulaciones y los músculos, evitando desgaste excesivo y lesiones por uso repetitivo incorrecto.
Aumenta la confianza: Una postura erguida y segura mejora nuestra apariencia física, haciéndonos lucir más altos y seguros de nosotros mismos.
PREVENCIÓN Y MEJORA DE UNA MALA POSTURA CORPORAL
Si presentas una mala postura, existen diversas formas de mejorarla. El primer paso es ser consciente de tu postura en todas tus actividades diarias, prestando atención a cómo te mantienes de pie, caminas y te sientas. Es esencial crear un espacio de trabajo o estudio ergonómico, donde la altura de la silla y el escritorio permita que los codos estén en un ángulo de 90 grados y que los pies estén apoyados, lo que ayuda a mantener una postura correcta y reduce la tensión del cuerpo. Además, los descansos frecuentes son necesarios para aliviar la tensión acumulada y mejorar la circulación sanguínea, por lo que levantarte y estirarte cada 30 minutos es importante. También se recomienda incorporar ejercicios de fortalecimiento en tu rutina, que ayuden a desarrollar los músculos clave para mantener una postura adecuada.
EJERCICIOS PARA MEJORAR LA POSTURA CORPORAL
Realizar diversos ejercicios que aborden diferentes partes del cuerpo es importante. A continuación, te mencionamos 6 ejercicios para fortalecer tus músculos y mejorar tu postura:
- Estiramiento del cuello: Mantén los hombros relajados y suavemente inclina la cabeza hacia un lado. Sostén esta posición durante 20 segundos y luego repite hacia el otro lado. También puedes realizar movimientos circulares leves para aliviar la tensión acumulada en el cuello.
- Estiramiento del pecho: Frente a una pared, coloca el antebrazo derecho contra ella, con el codo en un ángulo de 90 grados. Gira tu cuerpo hacia el lado contrario durante unos 20 segundos, y luego repite con el otro brazo. Este ejercicio permite estirar el pecho y los hombros.
- Fortalecimiento de los músculos del Core: Realiza ejercicios como planchas abdominales, bird dogs y puente de glúteos. Estos fortalecen los músculos, brindando soporte a la columna vertebral y mejorando la postura.
- Estiramiento de la espalda: Siéntate en el borde de una silla, coloca las manos detrás de la cabeza e inclina el torso hacia abajo. Mantén esta posición durante unos 20 segundos y repite para estirar la espalda.
- Fortalecimiento de los músculos de la espalda: Acuéstate en el suelo con los brazos y las piernas extendidos. Levántalos simultáneamente durante unos segundos manteniendo el cuello alineado con la columna vertebral. También puedes realizar ejercicios como remo con mancuerna y bird dogs para fortalecer los músculos de la espalda.
- Estiramiento de los hombros: Entrelaza los dedos detrás de la espalda y estira los brazos hacia atrás, levantando el pecho y abriendo los hombros. Realiza este estiramiento durante unos 20 segundos y repite varias veces para estirar los músculos de los hombros.
LA IMPORTANCIA DE LA FISIOTERAPIA PARA MEJORAR LA POSTURA CORPORAL
La fisioterapia, con su enfoque en evaluar y tratar las alteraciones biomecánicas y musculares del cuerpo, desempeña un papel crucial en la mejora de la postura corporal. A través de diversas técnicas y ejercicios, los fisioterapeutas ayudan a corregir la alineación del cuerpo, fortalecer los músculos y corregir los desequilibrios para mantener una postura correcta.
TÉCNICAS DE FISIOTERAPIA PARA MEJORAR LA POSTURA CORPORAL
La fisioterapia ofrece una variedad de técnicas y enfoques para mejorar la postura corporal. Entre las técnicas más comunes se encuentran:
Terapia manual: A través de técnicas manuales como masajes y movilización articular, se reduce la tensión muscular, aliviando la rigidez y mejorando la alineación del cuerpo.
Ejercicios terapéuticos: Los fisioterapeutas diseñan ejercicios específicos para fortalecer los músculos débiles, estirar los músculos acortados y mejorar el equilibrio y la estabilidad.
Educación postural: Los fisioterapeutas proporcionan orientación y educación sobre cómo mantener una postura correcta en las diversas actividades cotidianas.
Tecnologías terapéuticas: A través de modalidades como la electroterapia, es posible mejorar la respuesta muscular y lograr una postura más saludable.
DURACIÓN DEL TRATAMIENTO PARA MEJORAR LA POSTURA CORPORAL
La duración para mejorar la postura corporal puede variar según la gravedad de la alteración postural y la respuesta individual al tratamiento. Por lo general, se pueden observar mejoras después de varias semanas o meses de tratamiento de fisioterapia. Es importante destacar que la mejora de la postura corporal es un proceso continuo que requiere un esfuerzo constante.
DÓNDE REALIZAR FISIOTERAPIA PARA MEJORAR LA POSTURA CORPORAL EN CORUÑA, OLEIROS, SANTA CRUZ Y SANTA CRISTINA
Si estás buscando mejorar tu postura en la zona de Coruña, Oleiros, Santa Cruz o Santa Cristina, en Fisiomas encontrarás un equipo de profesionales especializados en diferentes técnicas que te ayudarán a corregir tu postura corporal y mejorar tu salud y bienestar. Nuestras instalaciones están diseñadas para brindarte el mejor entorno para tu tratamiento de fisioterapia. Comprendemos la importancia de la postura corporal para el bienestar y la calidad de vida. No dudes en pedir una cita para comenzar a trabajar en la corrección de tu postura lo antes posible.
La importancia de la prevención de lesiones en CrossFit
Hoy en día, muchas personas buscan formas de ponerse en forma en un tiempo récord sin aburrirse, y la variedad de ejercicios evoluciona constantemente. El CrossFit implica ejercicios muy complejos, que pueden provocar ciertas lesiones. Para evitar estas lesiones, es importante tener una buena técnica y control muscular. En este artículo, vamos a hablar de algunas de las lesiones más comunes que pueden producirse durante el entrenamiento de CrossFit. Sigamos leyendo.
¿Qué es el CrossFit?
El CrossFit es una metodología deportiva consistente en un sistema de entrenamiento físico centrado en movimientos funcionales de alta intensidad, que combina disciplinas como la halterofilia, el entrenamiento metabólico y la gimnasia, lo que lo convierte en una de las formas más diversas de ejercicio.
La formación puede hacerse individualmente o en grupo, y las sesiones suelen ser cortas y adaptadas al nivel de los participantes.
CrossFit fue creado por Lauren Janay y Greg Glassman en 2000 con el objetivo de que la gente hiciera ejercicio más rápido.
¿Cómo funciona un entrenamiento de CrossFit?
Antes de empezar una sesión de CrossFit, se realiza un calentamiento para evitar lesiones. Suele incluir ejercicios de calentamiento como saltar a la comba, abdominales, flexiones y sentadillas. Durante esta primera fase, también aprenderás técnicas para los ejercicios que practicarás más adelante.
La fase de entrenamiento incluye ejercicios que aumentan la frecuencia cardiaca. Los entrenamientos de CrossFit más comunes pueden centrarse en completar tantas rondas de una combinación de ejercicios como sea posible en un tiempo determinado. Por otro lado, algunas técnicas tienen como objetivo completar el mayor número posible de repeticiones de uno o más ejercicios en un minuto.
Tras el entrenamiento, se realiza ejercicio moderado y estiramientos para aumentar la flexibilidad y reducir la frecuencia cardiaca.
¿Son frecuentes las lesiones en CrossFit?
Las investigaciones demuestran que las lesiones más comunes durante el CrossFit son las de hombro, rodilla, cadera y muñeca.
Lesiones de hombro durante el entrenamiento de CrossFit
El levantamiento de pesas durante el entrenamiento de CrossFit puede causar ciertas lesiones en el hombro. Pueden ser bursitis, subluxaciones, tendinitis, fracturas de hombro, así como contracturas y pinzamientos de la zona afectada.
La principal lesión de CrossFit es una lesión del manguito de los rotadores, causada principalmente por el levantamiento de peso con elevación del brazo y rotación externa forzada.
¿Son frecuentes las lesiones en CrossFit? ¿Sobrecarga el CrossFit la columna lumbar?
Las lesiones de columna suelen producirse durante el entrenamiento de fuerza, por lo que las lesiones de espalda son otra lesión común en CrossFit.
Agacharse para levantar una barra ejerce mucha presión sobre los discos lumbares. Estas lesiones pueden provocar hernias discales.
¿Es el CrossFit perjudicial para la articulación de la rodilla?
El CrossFit es uno de los deportes con mayor índice de fallos de rodilla. La rotura y el desgaste del menisco, los trastornos del tendón rotuliano y la rotura del ligamento cruzado son las lesiones de rodilla más comunes que se producen durante el entrenamiento de CrossFit.
Por ello, es importante tener en cuenta la carga a la que están sometidos los ligamentos cruzados de la rodilla durante la sentadilla, que puede estirarlos en exceso.
Lesiones de muñeca en CrossFit.
El entrenamiento de CrossFit supone una carga importante para las muñecas, especialmente cuando se utilizan barras y se realizan ejercicios sobre los hombros y por encima de la cabeza.
Las lesiones del nervio radial, la tendinitis, la tendinopatía, el túnel carpiano, las contracturas y las fracturas son frecuentes en CrossFit.
Cómo evitar lesiones en CrossFit ¿Cómo evitar lesiones en CrossFit?
El CrossFit, como cualquier otro deporte, mejora la salud y la calidad de vida. Elementos como los estiramientos y el control postural pueden ayudarte a practicar correctamente este deporte.
Recomendaciones para el entrenamiento CrossFit
La mejor manera de proteger las articulaciones y evitar lesiones en CrossFit es calentar primero y prepararse para los ejercicios de alta intensidad moviendo diferentes partes del cuerpo.
El CrossFit es un deporte que requiere técnica y preparación, por lo que es importante contar con un instructor que te ayude a determinar las diferentes cargas a levantar y a coordinar los movimientos a realizar.
La intensidad del ejercicio deberá adecuarse a las condiciones físicas de cada persona, puesto que no todos los individuos que practican este deporte pueden asimilar cargas de la misma forma.
De igual forma que calentar, es necesario estirar después de la práctica de Crossfit, logrando que la musculatura implicada vuelva a su estado natural tras un trabajo intenso.
A pesar de los amplios beneficios que posee el crossfit, con frecuencia, puede llegar a un sobre-entrenamiento, mala técnica y poca supervisión. El tratamiento inicial, como cualquier patología musculoesquelética consiste en ponerse en manos de un traumatólogo expertos para un diagnóstico exhaustivo de la lesión. Acudir a una clínica de fisioterapia y rehabilitación deportiva como Fisiomas en Oleiros aporta numerosos beneficios.
La importancia del pie en lesiones deportivas y los estudios biomecánicos:
El pie es una parte esencial del cuerpo humano y desempeña un papel importante en el deporte. Los atletas dependen de sus pies para desplazarse, saltar, correr y cambiar de dirección. Sin embargo, los pies también son propensos a lesiones debido al alto nivel de actividad y la presión a la que se someten.
Las lesiones comunes en los pies en el deporte incluyen esguinces de tobillo, tendinitis, fascitis plantar, fracturas y uñas negra. Estas lesiones pueden ser causadas por una variedad de factores, como una mala técnica de entrenamiento, una sobrecarga de trabajo, una falta de flexibilidad y un calzado inadecuado.
Para prevenir lesiones en los pies, es importante seleccionar el calzado adecuado para el deporte que se practica. El calzado debe tener un ajuste cómodo, soporte adecuado y amortiguación.
Un estudio biomecánico de la pisada es una evaluación detallada de la forma en que los pies, piernas y caderas funcionan durante la actividad física, especialmente al caminar o correr. El estudio se realiza mediante la utilización de técnicas y herramientas especializadas, como cámaras de vídeo, sensores de presión, plataformas de fuerza y análisis de movimiento. El objetivo es identificar cualquier patrón anormal o problema en la forma en que los miembros inferiores funcionan, que pueda contribuir a lesiones o dolor.
En un estudio biomecánico de la pisada, se analizan varios aspectos de la marcha, como el momento de la pisada, la posición de la rodilla, el movimiento del pie y el arco del pie. Esto se hace a través de la observación de la marcha en tiempo real y mediante el análisis de datos recolectados por los sensores y plataformas de fuerza.
Una vez completado el estudio, el especialista en biomecánica puede proporcionar recomendaciones para mejorar la forma en que los miembros inferiores funcionan, como cambios en el calzado, ejercicios de fortalecimiento y estiramiento, y ajustes en la técnica de entrenamiento. También puede recomendar tratamientos adicionales, como la ortesis, para corregir cualquier patrón anormal identificado.
En resumen, un estudio biomecánico de la pisada es una evaluación detallada de la forma en que los pies, piernas y caderas funcionan durante la actividad física, utilizando técnicas y herramientas especializadas para identificar patrones anormales o problemas que pueden contribuir a lesiones o dolor, y proporcionar recomendaciones para mejorar la forma en que los miembros inferiores funcionan.
Este post tiene finalidad informativa.
PUNTOS GATILLO Y SÍNDROME DE DOLOR MIOFASCIAL A EXAMEN
Los puntos gatillo y el dolor miofascial han sido y son una herramienta de diagnóstico y tratamiento muy extendida, pero, ¿nos hemos cuestionado alguna vez su origen, evolución, etiología, diagnóstico y evidencia que les respalda❓
Está claro que el dolor miofascial nos interesa, ya en el año 1600 Baillou comenzó a estudiar porqué tenemos dolor muscular. Desde ahí pasó por varios términos como nódulos tumorales, miogelosis, fibrosistis… Pero no fue hasta inicios del siglo XX cuando Janet Travell ,inspirado por estos estudios, y Rinzler coincidieron con el término “puntos gatillo miofasciales”.
Escucharlo ahora parece casi un mantra: un punto gatillo es un pequeño nódulo dentro de una banda tensa en un músculo esquelético que puede ser doloroso de forma espontánea o ser doloroso solo a la palpación, generar debilidad muscular y limitación del rango de movilidad.
Ha sido fácil agarrarnos a estas teorías una y otra vez, sin apenas cuestionarlas, ¿cómo no va a ser verdad si se lleva estudiando más de 400 años? Por no hablar de lo tentador y fácil que suena que la mayoría de los dolores de nuestros pacientes sean de origen “muscular”.
Hasta la fecha su etiología sigue sin estar clara y es importante recordar que el compartimento miofascial también se constituye de tejidos blandos que transportan fluidos tales como vasos sanguíneos y el sistema linfático. Si estos fluidos se alteran debido a cambios de velocidad, dirección y tipo de flujo también afectarán a las estructuras que lo rodean.
Las hipótesis sobre su etiología son diversas y ninguna destaca sobre otra, son procesos fisiológicos y bioquímicos que ocurren en nuestro organismo y pueden o no ser su origen (Fricton J.), a continuación os detallo las más importantes:
✅Microtraumas constantes del músculo que generan una oxidación del metabolismo, agotando las reservas de ATP, esto incrementa la sensación de dolor, que al principio genera una sensibilización periférica que ,en caso de prolongarse, pasaría a una sensibilización central.
✅Teoría de la crisis energética. (Mucha acetilcolina — Alteración placa motora—Contracción permanente — +Sustancias pro-inflamatorias = Dolor)
✅Alteración mecano-metabólica que hace que los fibroblastos se transformen en miofibroblastos acortando el tejido e incrementando el tono. Esto afectaría a la señal neural, generando que los receptores fasciales pasen a ser nociceptores provocando alodinia o hiperalgesia.
✅Cambios en las propiedades del hialuronano, haciendo más viscosa la matriz extracelular, esto provocaría un déficit de deslizamiento entre las fascias, haciendo la contracción muscular más difícil.
✅Alteraciones del flujo sanguíneo cambian las propiedades de los capilares, generando pequeñas isquemias, esto activa las terminaciones neuronales tipo IV, contribuyendo al dolor miofascial.
Teniendo en cuenta todos estos factores su identificación no parece tan clara, la palpación depende mucho del terapeuta y su percepción. Según un estudió del. 2017 (De las Peñas et al) para poder confirmar un punto gatillo miofascial se deben dar al menos 2 de los siguientes 3 síntomas:
- Presencia de una banda tensa.
- Un punto hipersensible.
- Dolor referido
Como vemos, ¡hasta podríamos prescindir de la identificación de un punto hipersensible! ¿Cómo puede ser esto una fuente diagnóstica fiable?
Otro estudio del 2018 (Do Tp et al) evalúan diferentes diagnósticos como la ecografía, micro-diálisis, electromiografía, termografía y elastografía mediante resonancia magnética. Cada uno de ellos tiene sus ventajas pero sigue sin ser eficiente tener un dispositivo de más de 20.000 euros en una clínica solo para evaluar lo que seguramente sea un pequeño síntoma (punto gatillo) dentro de un cuadro mucho mayor.
?Sabiendo esto, es necesario que tengamos presente que el dolor miofascial también se correlaciona con problemas metabólicos, viscerales, endocrinos, infecciosos y de origen psicológico, además de ser prevalentes en muchos otros síndromes músculo -esqueléticos. (Hong Cz, Shah JP et al)
Este cambio de paradigma incluso podría desbancar toda la teoría sobre los puntos gatillo, está claro que necesitamos una evaluación y valoración mucho más amplia, es nuestro deber ser más específicos a la hora de evaluar a nuestros pacientes y disponer de las herramientas y conocimientos necesarios para enfocar de forma correcta el tratamiento.
TRATAMIENTO FARMACOLÓGICO
A nivel farmacológico no existe ninguna evidencia de calidad que respalde AINES, relajantes musculares ni benzodiacepinas. Por otro lado se están estudiando antidepresivos, parches de lidocaína y botox no obstante en todos ellos son necesarios estudios a largo plazo. (Borg-Stein J et al)
TRATAMIENTO NO FARMACOLÓGICO
- El ejercicio físico sigue siendo una de las mejores estrategias ya que mejora el rango de movimiento, la calidad muscular y el umbral de dolor.
- Además podemos usar los estiramientos de los músculos específicos que contienen los puntos gatillo para prevenir la cronifcación del dolor.
- Una carga o postura repetida en el tiempo puede generar malas adaptaciones posturales y dar lugar a dolor miofascial, por lo que la rehabilitación y educación postural son otra buena estrategia.
- Algunos estudios afirman que el ultrasonido es útil pero solo a corto plazo.
- La punción seca parece tener una alta evidencia al actuar sobre las fibras A-delta.
- No existen estudios con evidencia suficiente para afirmar que las manipulaciones osteopáticas sean efectivas.
Como vemos el dolor muscular es una patología multifactorial, es por ello que la identificación de dichos factores así como la educación del paciente y el trabajo multidisciplinar son pilares básicos a tener en cuenta en el manejo del dolor.
Myofascial Pain. Bruno Bordoni et al. 2020
A New Concept of Biotensegrity Incorporating Liquid Tissues: Blood and Lymph. Bordoni et al. 2018
Myofascial Trigger Points Then and Now: A Historical and Scientific Perspective. Jay P. Shah et al. 2016
Myofascial Pain: Mechanisms to Management. Fricton J et al. 2016
Myofascial trigger points in migraine and tension-type headach. Do TP et l. 2018
Myofascial pain syndrome treatments. Borg-Stein J et al. 2014
Fascial components of the myofascial pain syndrome. Stecco A et al. 2013
www.fisiomas.com
Este post tiene finalidad informativa.
Movimiento y Postura
¿Qué determina que un movimiento o postura sea mejor que otro?
La respuesta es sencilla, DEPENDE. Para tu cerebro y sistema nervioso (que es quien gestiona estos temas) el mejor movimiento es el más económico a nivel energético, es decir, el movimiento que menos calorías le cueste al cuerpo, esto se llama rendimiento y eficiencia energética y su objetivo es tan sencillo como nuestra supervivencia.
Es por ello que dentro de un marco sin dolor y sin patologías y fuera de un contexto de rehabilitación u ejercicio podemos movernos como queramos. Nuestro cuerpo está diseñado para la máxima expresión de movimiento.
Dicho esto, ¿de verdad pensáis que el cuerpo humano no es capaz de agacharse sin mantener una perfecta neutralidad de columna?
Ha sido muy estigmatizado el hecho de que debemos agacharnos de forma correcta si no queremos hacernos daño en la espalda, pero la realidad y las investigaciones no dicen lo mismo.
¿ENTONCES DA IGUAL CÓMO MUEVA O CUAL SEA MI POSTURA?
El problema viene cuando fijamos posturas o patrones de movimiento en el tiempo. Esto genera adaptaciones que pueden dar lugar a disfunciones, pero no es el hecho de agacharnos con la espalda redondeada o estar sentados “mal” delante del ordenador, es el tiempo y la constancia en estas posturas lo que las hace peligrosas.
La respuesta es más compleja e iremos avanzando en ella, no todo es blanco o negro.
- Si no tienes dolor ni lesión, siéntete libre de moverte y expresarte como quieras.
- Si tienes dolor, habrá que evaluar tu caso y ver qué lo está generado.
En el marco del deporte, cada movimiento tiene su gesto técnico, es importante respetarlo ya que estamos hablando de un patrón específico.
4 puntos clave:
- Estamos diseñados para el movimiento y podemos movernos como queramos.
- Hace falta más educación y desmitificar algunos conceptos.
- No existen malas posturas, solo posturas fijadas durante mucho tiempo que generan adaptaciones.
- MUÉVETE.
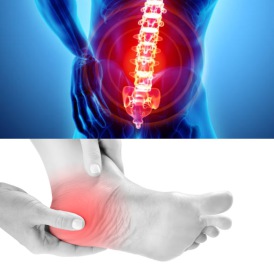
DOLOR LUMBO-SACRO
Paciente acude a consulta con dolor en lado derecho del sacro de años de evolución, se incrementa cuando lleva tiempo sentada más de 30 minutos y se prolonga hasta horas después. No presenta
traumatismos ni patologías previas en la zona. Adjunta radiografía sin ningún problema estructural aparente.
Tras una exhaustiva valoración y anamnesis comenzamos la exploración física, en ella encontramos un desequilibrio entre los ligamentos supraespinoso sacro y sacrotuberoso. Una vez equilibrados nos
dirigimos a parte anterior del pubis, donde encontramos una zona muy dolorosa en inserción de ligamento inguinal y musculatura flexora de tronco. Hacemos test musculares de la zona afectada y
encontramos que la musculatura flexora de cuello (lado derecho) se encuentra facilitada por una cicatriz producida por una extracción de un ganglio linfático.
Trabajamos la cicatriz, educación del paciente en su dolor, una correcta activación de los flexores de cadera y disminución de la tensión ligamentosa sacra.
Mandamos el trabajo pertinente al paciente para fijar el tratamiento.
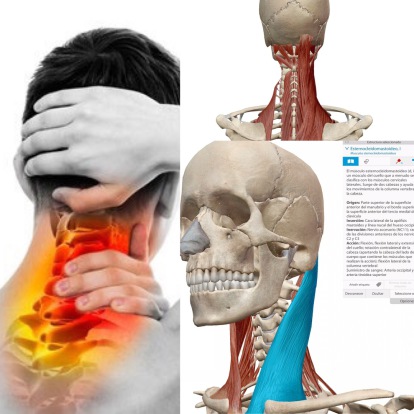
CASO CLÍNICO DOLOR CERVICAL
Paciente dolor cervical posterior tras accidente de tráfico.
Encontramos limitación en rotación izquierda y patrón de rectificación cervical.
Tras valorar esta musculatura observamos desequilibrio entre el esternocleidomastoideo izquierdo y la musculatura extensora cervical derecha.
Tras tratamiento mejora posicionamiento cervical, rotación y se reduce dolor.
Mandamos protocolo de ejercicios para fijar las mejoras y volver a sus actividades sin dolor.
CASO CLÍNICO DE ¿FASCITIS PLANTAR?
Paciente acude a nuestra consulta relatando fascitis plantar de 5 años de evolución y tratamientos, que cursa con dolor constante cuando camina.
Iniciamos una exhaustiva valoración que inicia con un Standing Test, a primera vista observamos un pie derecho sobre pronado. Hacemos test de perturbación lateral y se hace evidente como el paciente
carga mucho más peso en el lado derecho de su cuerpo.
¿Qué hace que el paciente cargue más peso en su lado derecho?
Durante el diálogo terapéutico le preguntamos cuando empezó a notar síntomas y nos relata que tuvo un dolor lumbar incapacitante durante varias semanas hace 5 años y desde entonces persiste un leve
dolor a nivel de musculatura lumbar izquierda y al poco tiempo empezó el dolor en el pie. Tras valorar este área descubrimos un desequilibrio entre un cuadrado lumbar derecho inhibido y un cuadrado
lumbar izquierdo facilitado.